最新の医学に基づいた医療を提供します
北海道循環器病院は、循環器専門病院として最新の医学・医療 に基づいた技術力の高い医療を提供するとともに、私たちは臓器・病気だけを診る医療ではなく、患者さん一人一人を診て適切な医療を提供します。
心臓血管外科
低侵襲手術(小切開手術)の取り組み
身体にメスを入れる手術では、「出来るだけ、傷を小さくしたい」というのは全ての患者さんの望みといえます。 手術によって身体は元気になったとしても、大きな傷が残ったことに気後れしてしまい、人生を前向きに楽しむことができなくなったとしたら、私たち外科医も残念に思います。
そこで、皮膚の切開を小さくしたり、目立たない位置を切開することにより、患者さんのQOL(生活の質)を向上させる低侵襲手術(小切開手術)にも取り組んでいます。低侵襲手術は、皮膚の切開を小さくすることのみならず、出血量、術後の疼痛、感染症のリスクが軽減されるなどの医学的な利点もあると言われています。
様々な手術における低侵襲手術の取り組み
心房中隔欠損症と三尖弁閉鎖不全症に対して、心房中隔欠損孔パッチ閉鎖術と三尖弁形成術を行った患者さんは、乳房の下に傷が隠れるように切開しました。正面からみるとどこが創部なのか分かりにくくなっています。腕を上げると、やっと、創部の位置が確認できます。「これなら、温泉に行っても自分の傷を気にしなくて済みそう」と患者さんは喜んでいらっしゃいました。
また、腹部大動脈人工血管置換術を行った患者さんの場合は、通常の皮膚の切開の約半分で手術を行いました。そのため、術後に創部の痛みが軽減され、術後の回復が早まり、リハビリも順調に進みました。
糖尿病、血液透析を合併した患者さんの冠動脈バイパス術後では、内胸動脈を採取すると胸骨への血流が低下し、創部治癒が遅延したり、感染症を引き起こすことが多く、ひとたび発生すると創が発赤して炎症を起こす縦隔洞炎に進展することがあります。この症例では、3 本ある冠動脈の中で、最も重要な左前下行枝へは、動脈グラフトである左内胸動脈でバイパス手術(MIDCAB)を行い、その他の冠動脈(左回旋枝、右冠動脈)には、カテーテルによる治療を行うハイブリッド治療を行いました。多くの患者さんでは、全ての病変にバイパス手術を行うようにしておりますが、患者さん一人一人の状態を十分に考慮した上で、このようなハイブリッド手術という選択肢も準備しています。
当院では、低侵襲手術を取り入れることにより、手術の傷を小さくすることに加えて、術後の患者さんの早期回復にもつながる手術を行うよう心がけています。すべての患者さんに低侵襲手術が行えるわけではありませんが、術前の状態などを十分に考慮した上で、患者さんにとって、最適なアプローチ法を決めるようにしています。低侵襲手術(小切開手術)をご希望の患者さんは、当院の外来診察にてご相談ください。
透析患者さんへの心臓手術の取り組み
透析だからと心臓手術を諦めていませんか?
現在、日本では31 万人(国民約400 人に1 人)の方が血液透析療法を受けています。長年にわたる血液透析は動脈硬化を来し、それに伴い狭心症・心筋梗塞や大動脈弁狭窄症といった心臓病を合併しやすくなります。日本透析医学会の報告によると、透析患者さんの死亡原因の約3 割を心臓病(心不全:27.2%、心筋梗塞:4.5%)が占めています(図1)。そのため、心臓病治療をしっかりと行うことが生命予後を改善させる上で重要となります。
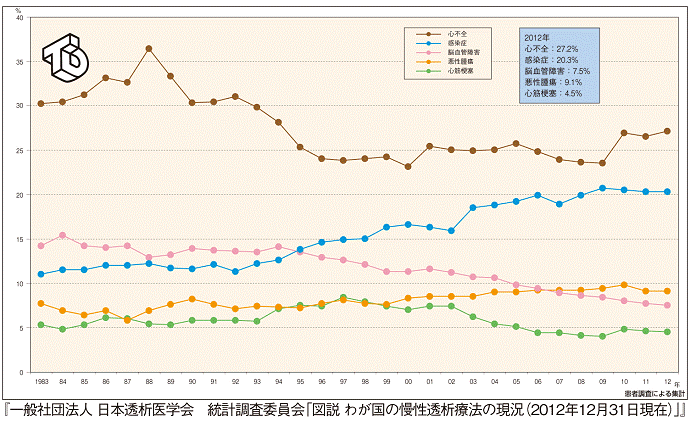
血液透析と狭心症・心筋梗塞
狭心症・心筋梗塞の治療には、カテーテル治療と冠動脈バイパス術があります。冠動脈バイパス術は、カテーテル治療と比較して、長期遠隔成績、心筋梗塞回避率(治療後、心筋梗塞の発症を防止する)、再血行再建回避率(1 回目の治療後、再治療を必要としないこと)において、カテーテル治療よりも優れていることが研究で証明されています。日本胸部外科学会の報告では、冠動脈バイパス術における透析患者さんの割合は、年々増加しています。記録が開始された2003年には、冠動脈バイパス術の5.3% でしたが、2011 年には7.4% まで増加しており、今後も、さらに増加することが予想されています。
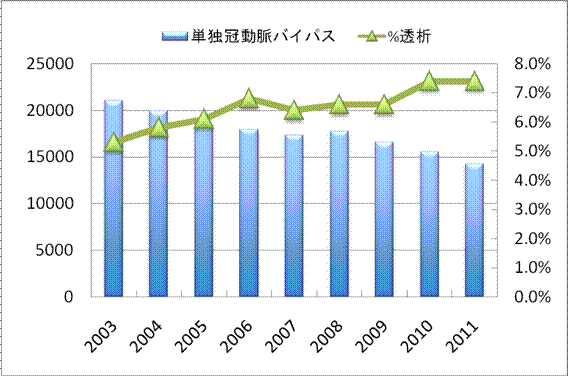
(日本胸部外科学会年次報告より抜粋)
治療方法(カテーテル治療か冠動脈バイパス術か)、術式(バイパス数、グラフトデザイン、オフポンプかオンポンプか)の選択にあたっては、循環器内科チームと連携しながら、それぞれの患者さんにとってベストな治療方法を選択するようにしています。
大動脈弁狭窄症は、弁が硬化し、開閉しにくくなる状態を指し、胸痛や失神、心不全を来す病気です。特に透析の患者さんでは、大動脈弁狭窄症のため、透析で十分に除水することが出来なくなることがあります。薬の内服等では症状の改善は得られず、大動脈弁置換術(自分の大動脈弁を人工弁に取り替える)が有効な治療方法です。透析患者さんの大動脈弁は石灰化が著しく、弁切除時に石灰化部位が脱落すると脳梗塞にいたる危険性があります。当院では、高度石灰化を有する患者さんの弁を安全に切除する工夫を行うことによって、脳梗塞の発症を抑えるようにしています。
透析患者さんへの心臓手術成績向上への取り組み
冠動脈バイパス、大動脈弁置換術のいずれにおいても、透析患者さんが非透析患者さんと比較して、周術期成績(死亡率:弁膜症20%、冠動脈バイパス術8-10%)、遠隔成績ともに成績不良であることは否めません。その原因としては、心臓自体のみならず、感染症や消化管合併症、出血などが合併症の発生が予後不良因子として、指摘されています。これらの合併症の発症率を抑えるために、周術期管理の工夫を行っています。腸閉塞防止のための内服薬調整(高リン血症治療薬の中止、便秘薬の開始)、低残渣食の導入、術前・術後透析方法の工夫と透析室との密接な連携、感染症予防(予防的ドレーンの挿入)などが挙げられます。
周術期管理の工夫を開始する前の2008-2012 年(65 名)と2013 年以降(35 名)の2 群を比較した際、死亡率、合併症発生率の改善が認められたことを2015 年4 月にAmerican Association for Thoracic Surgery にて発表しております。
最後に
当院では、これまで手術困難と言われてきた透析患者さんの治療を積極的に行っております。透析のために心臓手術が受けられず、お困りの患者さんは、ご相談ください。
貯血式自己血輸血について
貯血式 自己血輸血の取り組み
- 当院では、手術時に使用する輸血について、献血による血液ではなく、あらかじめ貯めておいた自分の血液を使用する「自己血輸血」をお勧めしています。
- 心臓血管外科の手術は、出血量が多く、手術の種類や体の状態によってどうしても『輸血』が必要になることがあります。
1.『輸血』の種類
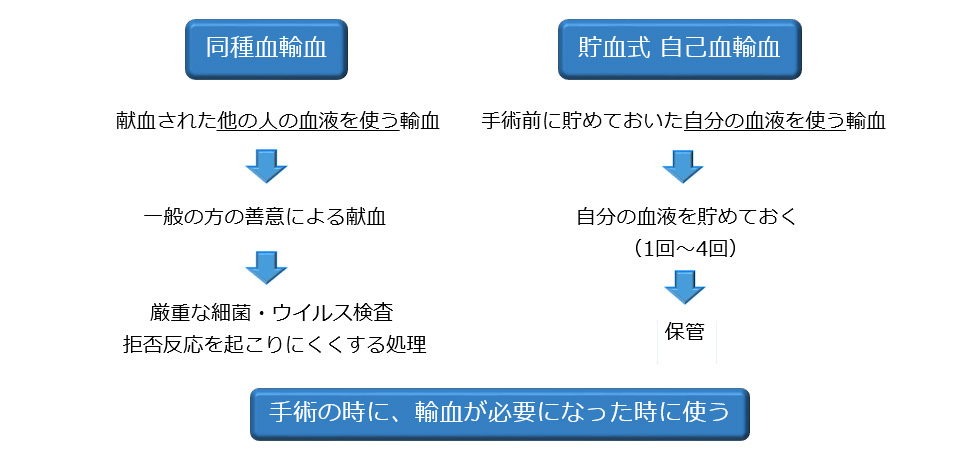
2. 貯血式 自己血輸血のメリット
①献血による輸血(同種血輸血)よりも副作用が少ない
日本赤十字社の血液センターでは、献血された血液は全て検査しており、非常に高い安全性を誇っています。C 型肝炎などの感染症がある血液は精密な検査によって除外されますが、100% とは言い切れません。まだ分かっていないウイルスなどが混入している可能性もあります。自己血の輸血では、そのような感染症が移るリスクがありません。また、献血された他の人の血液を輸血すると、まれに輸血によるアレルギー反応・副作用がでることがあります。しかし、自己血を輸血する場合は、そのような副作用はほぼありません。
②その他のメリット
自己血を使用した患者さんは、比較的、術中・術後の出血量が少なく、術後入院日数が短く、深部静脈血栓(肺塞栓)の発生が少ないことがわかっています。
3. 自己血輸血の実際
- 貧血がない(ヘモグロビンが11.0g/dl 以上)
- B 型肝炎やC 型肝炎などの感染症がない
※自己血貯血を行うすべての方に、手術前日まで鉄剤を飲んでいただきます。
※ヘモグロビンが13.0g/dl 未満の場合は、造血剤の注射をさせていただきます。適応があるかどうかは、病状などにより個別の判断になりますので、遠慮なくご相談ください。
②スケジュール
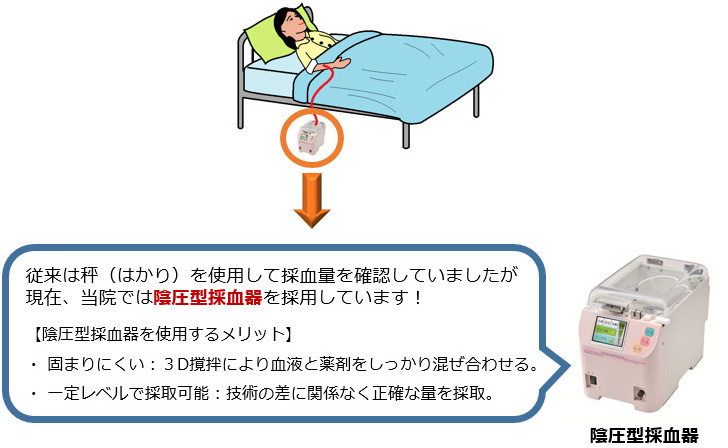
週に1 回の採血で、最大 4週間かけて採血を行います。1 回の採血量は最大400ml で、体重によって、採血量を個別に設定します。
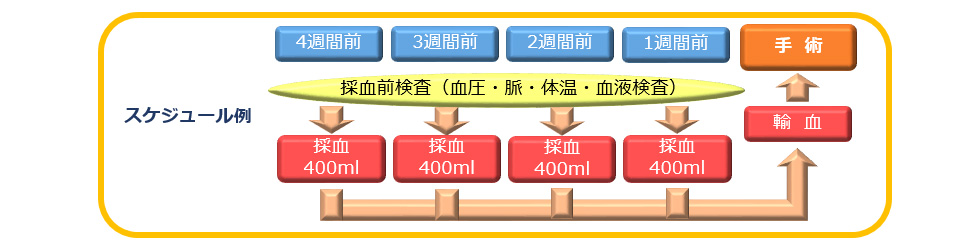
③実際
- 採血時間は約30分です。
- 採血する血液バッグには、自分の名前を記入していただきます。
- ベッドに寝て安静の状態で採血を行います。
【注意】
採血によってまれに気分不快、吐き気、冷や汗などの症状がでる人がいます。その場合は、すぐに看護師に申し出てください。
4. 貯血式 自己血輸血の注意点
①自己血を採血する時に、気分が悪くなることがあります
自己血を採血する時に、緊張・痛み・不安感などで『迷走神経反射』と呼ばれる症状が出ることがあります(約1%)。血圧が下がったり、脈が遅くなったり、冷や汗、生あくび、吐き気などが主な症状ですが、ひどい場合は意識消失、痙攣を起こします。この場合はすぐに採血を中止して、適切な処置を行います。
②採血した血液が使えなくなることがあります
採血する時に、皮膚の消毒を厳重に行いますが、まれに細菌が混入して、貯めた血液が使えなくなることがあります。また、抜歯直後だったり、発熱している場合は、血液にウイルスや細菌が増殖している場合があるため、採血を延期することがあります。
③採血が難しい場合
ご高齢の方で、自己血を採血するのに充分な太さの血管がなく、採血できなかったり、目標とする採血量まで達しない場合があります。
心臓血管外科実績へ
心臓血管外科医師プロフィールへ
